Padaczka
Padaczka jest zaburzeniem neurologicznym, najczęstszą chorobą neurologiczną występującą u ludzi. Szacuje się, że w Polsce choruje na epilepsję około 400 tysięcy pacjentów. Diagnozę stawia się na podstawie wystąpienia minimum dwóch napadów, przy czym nie mogą być one wywołane przez żaden czynnik zewnętrzny (jak np. spożycie alkoholu, uraz głowy czy glikemia).
Rozpoznanie padaczki następuje na podstawie występujących u pacjenta ataków, przy czym przyczyny i leczenie choroby wymaga dodatkowych badań, które zleca na ogół neurolog.

Padaczka – przyczyny
Padaczka (epilepsja) jest chorobą układu nerwowego i mózgu, która polega na występowaniu napadów padaczkowych. W większości przypadków nie udaje się ustalić przyczyn padaczki, a jeśli są one znane, to dzieli się je ze względu na wiek:
- u dzieci epilepsja jest spowodowana chorobami wrodzonymi (wady rozwojowe mózgu, choroby genetyczne), uszkodzeniami w trakcie porodu oraz chorobami zakaźnymi u ciężarnej (różyczką, toksoplazmozą);
- u osób dorosłych za padaczkę odpowiadają guzy, udary mózgu, zapalenia mózgu, zapalenie opon mózgowo-rdzeniowych,
- u seniorów (po 65. roku życia) – udary mózgu i choroby zwyrodnieniowe (m.in. choroba Alzheimera).
Padaczka jest chorobą, w przebiegu której występują zsynchronizowane, ale niekontrolowane wyładowania w obrębie komórek nerwowych, co objawia się napadami drgawek. Mówiąc prościej, u osób chorych neurony wysyłają sygnały do mięśni w sposób chaotyczny, przez co występują napady drgawek. Przyczyny tej choroby mogą być różne, przy czym pacjentów z epilepsją diagnozuje i leczy neurolog.
Epilepsja może wystąpić w każdym wieku, zarówno u dzieci i młodych dorosłych, jak i seniorów. Padaczka występować może bez wyraźnej przyczyny, a także objawiać się napadami częściowymi. Rodzajów choroby może być wiele, w niektórych sytuacjach napady padaczkowe są pierwszym objawem rozwoju guza mózgu lub urazu w różnych obszarach mózgu.
Padaczka alkoholowa
Padaczka alkoholowa pojawia się u osób nadużywających alkoholu w momencie, kiedy organizm zaczyna odczuwać brak etanolu – w okresie abstynencji. Objawy przypominają te występujące u cierpiących na padaczkę (następuje utrata świadomości, ciało pręży się, występują skurcze mięśni).
Jak wygląda atak padaczki?
Napady padaczkowe będą wyglądać inaczej w zależności od tego, co jest przyczyną choroby i z jakim jej rodzajem mamy do czynienia. Wspólną cechą będzie zawsze to, że napad będzie trwał krótko, maksymalnie do 3 minut. Jeśli napad trwa dłużej niż 3 minuty, to jest on objawem innej choroby. Jednocześnie należy pamiętać, że napad padaczkowy to nie to samo co stan lub zespół padaczkowy. Stan padaczkowy to wydłużony „atak” choroby – składa się on z ataków następujących jeden po drugim i może trwać nawet 10 lub więcej minut. Podczas stanu padaczkowego następuje utrata świadomości u chorego.
Do objawów dodatkowych, które mogą pojawiać się podczas napadu padaczki, należ: skurcze i wiotkość mięśni, mimowolne oddanie moczu, pocenie się oraz przyspieszona akcja serca. Zaburzenia świadomości mogą, ale wcale nie muszą wystąpić – chory traci kontakt z otoczeniem tylko w niektórych rodzajach napadów.
Może zdarzyć się pojedynczy napad padaczkowy – w tej sytuacji nie ma konieczności podejmowania leczenia.
Rodzaje napadów padaczki
Wyróżnia się dwa główne rodzaje ataków padaczkowych – uogólnione i ogniskowe. Napady uogólnione występują na skutek zaburzeń czynności elektrycznych w obu półkulach mózgu. Napady uogólnione również można podzielić na:
- napady toniczno-kloniczne najbardziej rozpowszechnione i najczęściej kojarzone z padaczką. Objawiają się one utratą świadomości, skurczem mięśni, często przygryzieniem języka i silnym drganiem całego ciała, wydzielaniem piany z ust oraz zasinieniem,
- napady toniczne, czyli gwałtowne skurcze wielu grup mięśniowych,
- napady atoniczne polegające na utracie napięcia mięśniowego, czyli na wiotkości ciała,
- napady nieświadomości (objawiające się zgodnie z nazwą nagła utratą przytomności),
- napady miokloniczne, które objawiają się występowaniem parosekundowych zrywów różnych partii mięśni.
Napady ogniskowe w przebiegu padaczki wynikają z nadmiernego wyładowywania neuronów w konkretnej części mózgu. Można je podzielić na napady proste (przejawiające się dysfunkcją ruchową, czuciową lub psychiczną z jednoczesnym zachowaniem świadomości) oraz napady złożone (objawy takie same, ale występuje utrata świadomości). Rodzaj padaczki zależy od objawów ataku.
Przyczyny napadów padaczki
Niektóre sytuacje mogą powodować pojawienie się ataku padaczki – do okoliczności wywołujących napady zaliczamy przemęczenie organizmu, zbyt małą ilość snu, intensywny wysiłek fizyczny lub psychiczny, spożycie alkoholu, infekcje, przebywanie w pomieszczeniu o silnym oświetleniu lub o migających światłach.
Osoby chore na padaczkę po pewnym czasie są w stanie zidentyfikować sytuacje nasilające chorobę. Bywa, że niektórzy pacjenci odczuwają przed napadem niepokój, dziwny zapach lub smak – nazywane jest to aurą.
Diagnoza padaczki
Padaczka jest jedną z najczęstszych chorób neurologicznych, przy diagnostykę rozpoczyna się w momencie, kiedy u danej osoby wystąpiły minimum dwa napady padaczkowe. Osoba z pierwszymi objawami padaczki powinna skonsultować się z lekarzem neurologiem, który zaleca wykonanie badania EEG, tomografii komputerowej i rezonansu magnetycznego, aby dokładnie obejrzeć struktury mózgu.
EEG (badanie elektroencefalograficzne) polega na rejestracji czynności bioelektrycznej mózgu (zapis badania jest przedstawiony w postaci fal) i niektóre zmiany widoczne w badaniu mogą potwierdzić padaczkę, jednak brak zmian w zapisie nie pozwala całkowicie wykluczyć choroby. Wideo EEG może pomóc zarejestrować napad padaczkowy, towarzyszące mu objawy, co pomaga w określeniu napadu i lokalizacji ogniska padaczkowego. Zapis powyżej 24 godzin zwiększa możliwość rejestracji incydentu padaczkowego.
Diagnozując padaczkę u dzieci wykonuje się te same badania, przy czym zawsze powinien o nich decydować neurolog.
Jakie są sposoby leczenia padaczki?
Padaczka to choroba o charakterze przewlekłym, czyli towarzysząca pacjentowi przez całe życie. Padaczkę leczy się farmakologicznie, przy czym przyjmowane leki przeciwpadaczkowe zapobiegają wystąpieniu ataków, ale nie leczą przyczyny choroby. W zależności od rozpoznania leczenie może obejmować różne środki farmaceutyczne – wybór leków jest uzależniony od rodzaju epilepsji i objawów napadów. Ponieważ padaczka jest chorobą układu nerwowego, to niezwykle ważne są regularne kontrole z częstością zaleconą przez neurologa.
U osób z padaczką zaleca się także unikać sytuacji sprzyjających wystąpieniu napadów, czyli: picia alkoholu, pomieszczeń z intensywnym oświetleniem lub migającymi światłami oraz nadmiernego przemęczenia i braku snu. U wielu pacjentów epilepsję udaje się opanować i leczenie farmakologiczne pozwala na całkowite zaprzestanie występowania napadów padaczki.
Padaczka lekooporna
Padaczka jest przewlekłą chorobą, dlatego dla pacjenta niezwykle ważne jest, aby napady były odpowiednio kontrolowane. W sytuacji, kiedy środki farmaceutyczne nie przynoszą efektów można mówić o padaczce lekoopornej. Występuje ona średnio u 30-40 proc. chorych. Kiedy leki nie dają efektów, wybierane są leczenie operacyjne, stymulację nerwu błędnego oraz dietę ketogeniczną.
Dieta ketogeniczna jest dietą specyficzną, wysokotłuszczową i ubogą w węglowodany, w wyniku czego wydzielane są ciała ketonowe, mające działanie ograniczające ataki padaczki. W trakcie stosowania diety ketogenicznej należy być pod obserwacją lekarza, wykonywać badania krwi pod kątem niedoborów witamin i minerałów oraz wprowadzić ewentualną suplementację. Prawidłowo prowadzona dieta może znacząco ograniczyć ataki padaczki w przypadku epilepsji lekoopornej.
Pierwsza pomoc w przypadku ataku padaczki
Nie można zatrzymać ataku, który już się rozpoczął, ale należy:
- zachować spokój i nie panikować,
- nie ruszać chorego, chyba, że jego pozycja zagraża życiu lub zdrowiu,
- usunąć z zasięgu chorego wszystko, co może spowodować obrażenia,
- poluzować kołnierz lub rozwiązać krawat, zdjąć szalik – ułatwi to oddychanie,
- po zakończeniu napadu włożyć pod głowę chorego poduszkę lub złożoną odzież i delikatnie przewróć go na bok (aby oczyścić drogi oddechowe i przyspieszyć przepływ śliny).
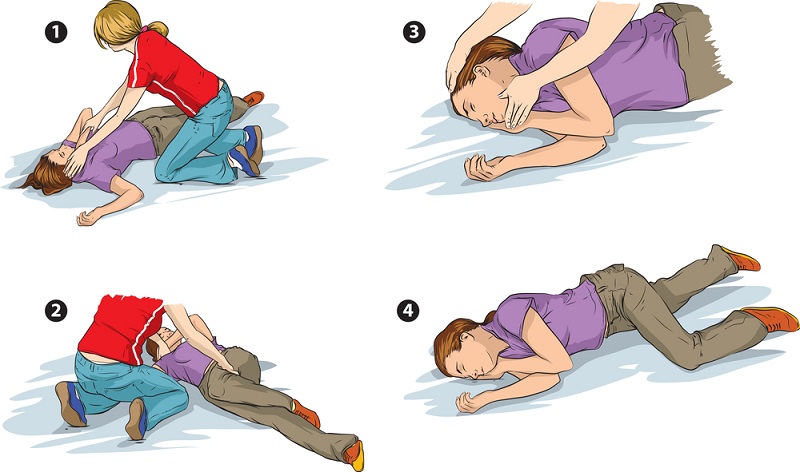
Kiedy wezwać karetkę?
- Jeśli atak trwa więcej niż 5 minut.
- Ataki pojawiają się po sobie.
- Chory ma gorączkę lub jest wyczerpany.
- Atak padaczki ma kobieta w ciąży.
- Chory cierpi na cukrzycę.
- Doszło do uszkodzenia ciała lub innych obrażeń.
- Jest to pierwszy atak w życiu chorego.
Źródła
- Atak padaczki – udziel pomocy, strona rządowa gov.pl;
- Bosak M.: Padaczka. Medycyna Praktyczna dla Pacjentów 2017;
- Wolf S.M., McGoldrick P.E.: Seizure patterns in childhood. Pediatric Annals 2015; 44 (2): 24–29;
- Jędrzejczak J. Diagnostyka lokalizacyjna ogniska padaczkowego [w:] Via medica [dostęp 25.10.2023];
- Jędrzejczak J., Zwoliński P. Padaczka. W: Kozubski W. Liberski P. (red.). Choroby układu nerwowego. Wydawnictwo Lekarskie PZWL, Warszawa
2004; 442–466.
Data dodania: 10 lipca, 2025 | Ostatnia aktualizacja:
Prezentowane informacje o charakterze medycznym powinny być traktowane jako ogólne wytyczne i nie zastępują one indywidualnej oceny lekarza w kwestii postępowania medycznego wobec każdego pacjenta. Lekarz, po dokładnym zbadaniu stanu pacjenta, ustala zakres i częstotliwość badań diagnostycznych oraz/lub procedur terapeutycznych, uwzględniając konkretne wskazania medyczne. Wszelkie decyzje medyczne są podejmowane w pełnym porozumieniu z pacjentem.
Autor artykułu
Redakcja MindHealth to specjaliści i pasjonaci zdrowia psychicznego, którzy dzielą się wiedzą na temat psychologii. Naszym celem jest wspieranie w dbaniu o zdrowie psychiczne i emocjonalną równowagę.
Zobacz wszystkie artykuły →
